① 鼓膜切開術
鼓膜にレーザー照射を行い、瞬時に鼓膜に直径約1mmの開窓部を作成します。
鼓膜の麻酔は後述の鼓膜チューブ挿入術時と同様で、レーザー照射は鼓膜に炎症があったり、肥厚があるときは、3,4回照射することがありますが、通常は1回で開窓可能です。この手術で、鼓膜の奥に貯留した液を吸引廃液しますが、手術後、1週間程度抗生物質の点耳を行う場合もあります。通常は1,2週間で鼓膜の穴は塞がりますが、まれに鼓膜穿孔が残る方がいます。その場合も通常は鼓膜の穿孔を閉じる手術を行うことで、ほとんどの場合は穿孔がなくなりますので、ご安心ください。
② 鼓膜チューブ挿入術
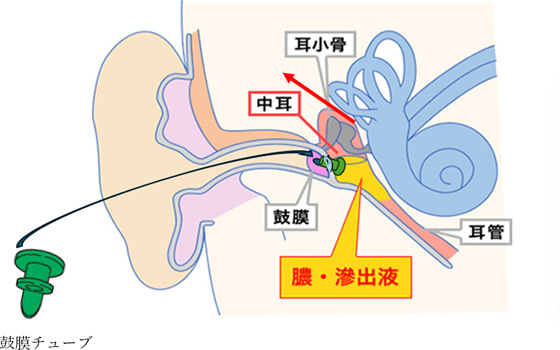
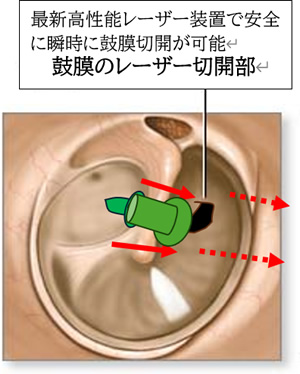
鼓膜チューブ挿入術は、耳管機能が正常に働かずに滲出性中耳炎やそれと同じ病状を繰り返している場合、鼓膜切開術で改善が見込めない場合等に行います。
鼓膜切開はレーザーで行いますので、抗凝固剤や抗血小板剤を服用されていても安全に手術が可能です。鼓膜切開後は、その穴が塞がらないよう小型のシリコン製のチューブ(鼓膜チューブ)を挿入し、一定期間(3カ月~半年間あるいは1年以上)、鼓膜部に留置し、滲出液の排出を促し続ける手術です。
手術に先立ち、4%キシロカインとボスミン液を約3:1の割合で調合した麻酔液を外耳道部に流し込み、20分から30分間、微弱電流を流し続けて鼓膜の表層から深層まで浸み込ませていくいわゆるイオントフォレーゼ麻酔にて表面麻酔を行います。麻酔後には即座に手術室へ移動して、鼓膜のレーザー切開を行い、約1mm前後の開窓部に鼓膜チューブを挿入しますので、開始後約5分~10分でほとんど痛みもなく手術は終了します。
③ 耳管鼓膜チューブ手術
鼓膜チューブと、その内腔に耳管の峡部を超えて軟骨部耳管まで達する耳管チューブを組み合わせて装着し、一体化し、耳管鼓膜チューブとして手術治療に用います。
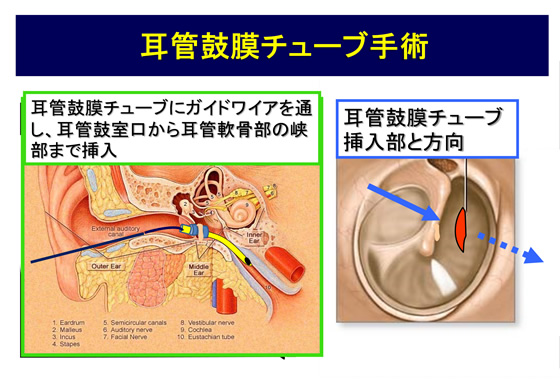
この耳管鼓膜チューブは、全長が25mmから40mmまであり、内腔は0.8mm前後、材料はポリウレタンなど生体親和性と一定の硬度を兼ね備えるものを使用しています。咽頭口側になる前方の先端部かその近傍には小孔(小さい孔)があり、耳管専用のガイドワイヤーを使用して外耳道経由で鼓膜切開後に、骨部耳管から少しずつ耳管峡部を超えるまで挿入していきます。耳管鼓膜チューブの後端部は、鼓膜チューブ内腔を通り、再外側の鼓膜外側に固定されるため安定し安全性も高く、また、鼓膜チューブと分離して抜去することも可能な構造となっています。
耳管鼓膜チューブの使用により、耳管に狭窄や閉塞があっても、このチューブ状の構造物が耳管の病変部位を通すことで、耳管の生理的な換気能力を保持することが可能となりますので、耳管開放症の中でも特に鼻すすり型耳管開放症や、通気をしても通りにくい難治性の耳管狭窄症などほぼすべての耳管機能障害に適応となっています。特に耳管鼓膜チューブの鼓室内に位置することになるチューブ状構造物の側面には鼓室内を換気する目的で複数の極小孔が設けられており、鼓室内の換気を促進します。
④ 耳管ピン挿入術(耳管内補綴材挿入術)
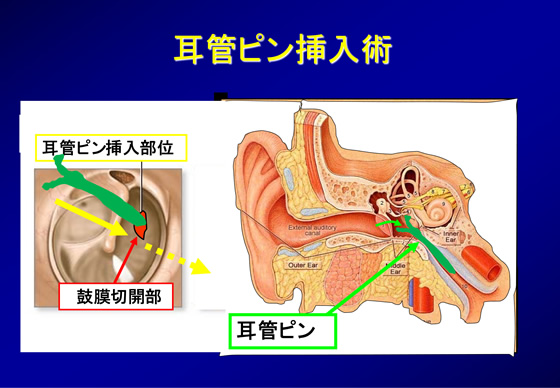
鼓膜側から、耳管内への挿入していくシリコン製の薄くて前後方向に長い耳管ピンを小林ら東北大学のグループが発明し開発しています。当院でも、この小林式耳管ピン(海外ではKobayashi‘s Plug )を耳管開放症患者に使用していますが、その先端部が広がりすぎている耳管峡部をある程度塞ぐことで、過剰な空気の流れを防ぐことができるという優れものです。鼓膜のすぐ奥に置かれて、色も緑色であるため、術後、鼓膜穿孔部が残っている間だけでなく、穿孔が塞がっても経過を観察できます。当院の自験例では、保険適応となるR3年3月以前に耳管ピンを含めた耳管の手術件数は200例以上、保険適応となったR3年3月以降に施行例だけでも90例以上になり、86%に自他覚的に改善を認め、合併症は有効例でも認められました。すなわち、術後2カ月頃までの間に滲出性中耳炎の合併を1割強に、鼓膜穿孔も1割以上で認められましたが、ほとんどの例が追加治療で修復可能でした。
⑤ 鼓膜穿孔閉鎖術(リティンパ使用)
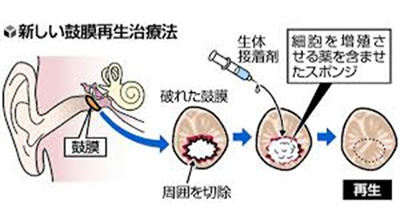
1)リティンパ®とは
穿孔部に鼓膜再生の土台となるゼラチンスポンジに細胞増殖因子のトラフェルミン(bFGF)を添加したものを挿入し鼓膜再生を促します。手術には健康保険が適用され、従来の鼓膜形成術に比べて皮膚を切開する必要がなく、局所麻酔による短時間の日帰り手術で済み、患者さんの負担を大きく軽減することができます。耳の中に活動性の炎症、感染、耳漏がある場合や、以前に悪性腫瘍があった患者さんは受けることができませんので、詳しくは診察時に医師にお尋ねください。
2)リティンパ®の作用のしくみ
鼓膜は上皮層、中間層、粘膜層の三層構造となっています。上皮層にはケラチノサイト(外部からの刺激から生体を守る細胞)、中間層には血管や、細胞の修復に必要な線維芽細胞、内皮細胞があります。リティンパ®は鼓膜の上皮層に存在するヒト塩基性線維芽細胞成長因子(bFGF)受容体に作用して、内皮細胞、線維芽細胞、およびケラチノサイトへの増殖や分化を刺激し、細胞を増殖させることで、鼓膜を再生すると考えられています。また、血管新生作用も有しており、鼓膜への血流量を増加させることで、さらに鼓膜の三層構造(上皮層、中間層、粘膜層)の再生を促進すると推測されています。
3)リティンパ®を用いた治療の実際(メリットとデメリット)
手術は外来で顕微鏡を用いて行います。局所麻酔後の実際の手術時間は20分程度です。麻酔液に浸した脱脂綿で鼓膜穿孔部の周りの鼓膜を局所麻酔します。鼓膜穿孔部位の周りに針で傷をつけて一部除去し傷口を新鮮化します。トラフェルミン浸潤ゼラチンスポンジで穿孔部をふさぎ、組織接着剤(ベリプラスト®)で固定します。残ったゼラチンスポンジを外耳道内に充填して処置終了となります。術後は感染予防に抗生物質を飲んでいただく場合があります。手術1~3週後に鼓膜閉鎖を確認し、穿孔が縮小していても不完全な場合には、3,4回この治療を繰り返すことがあります。
⑥ 鼓膜形成術
鼓膜の奥の鼓室内などに明らかな感染や炎症、液の貯留などの異常が無く、鼓膜に開いた穴(穿孔)を塞げば聴力に改善が見込める場合に行います。
この手術も日帰り手術として受けることができます。実際の手術時間は30分~40分間で、手術前の表面麻酔には約30分程度要します。
まず、最初に鼓膜の周囲をテーカインという麻酔液を浸した極小綿球で表面麻酔を行います。
麻酔が効いてきてから、耳の後ろ(耳介後部)の目立たない部分を1~2cm皮膚切開します。その後、鼓膜穿孔縁を新鮮化し、採取した皮下結合織を鼓膜穿孔から鼓室内へ滑り込ませて裏打ちをするようにし、人工のノリ(当院ではべリプラスト)などの接着剤で張り合わせると完了です。免疫力がなかったり、血液循環や栄養状態が悪くなければ、鼓膜は術後約3週間までに生着し安定化します。当院ではこの鼓膜形成術を日帰り手術として受けて頂くことが可能です。

